O gráfico com o qual o presidente Gustavo Petro admite que os custos do Fomag dobraram com o novo modelo de saúde docente.

Durante a mais recente reunião ministerial, transmitida ao vivo nesta segunda-feira, o presidente Gustavo Petro abordou a situação atual do novo modelo de assistência médica para professores. Em um trecho de seu discurso, ele chegou a descrever sua implementação como um "desastre", criticou o presidente do Fundo de Benefícios dos Professores (FOMAG), Aldo Cadena, e revelou números preocupantes que refletem um aumento maciço nos custos do sistema.
Especificamente, o presidente apresentou um gráfico que mostra o aumento do valor dos contratos da Fomag para serviços de saúde desde 2019. Os indicadores são tão alarmantes que o próprio Petro questionou Cadena sobre esses enormes custos.
“Os custos com saúde na Fomag dispararão, principalmente a partir de 2024 e 2025, com a mudança de modelo. Isso se chama insustentabilidade de um sistema. O orçamento público para a educação de crianças e jovens não consegue se expandir porque é absorvido pelo custo dos serviços de saúde dos professores”, alertou.
O que é impressionante em tudo isso é que esse pico de custos vem acontecendo desde 2024, ano em que o novo modelo de saúde para professores, acordado pelo governo do presidente Petro (liderado pelos Ministérios da Educação, Finanças e Trabalho, e Fecode — o sindicato dos professores — com a assessoria do Ministério da Saúde), entrou em vigor.
Especificamente, o gráfico apresentado no Conselho de Ministros mostra como os custos dos serviços de saúde em 2019 foram de 1,7 trilhão de pesos, subindo para 2,39 trilhões de pesos em 2023, o primeiro ano do governo do presidente Petro.
Mas o aumento ocorrerá em 2024 (ano em que o novo modelo começou a ser implementado , especificamente em 1º de maio). Nesse período, os custos atingiram 3,58 trilhões de pesos, um aumento anual de 49,6%.
E a projeção para o final de 2025 parece semelhante. Os dados apresentados estimam que os custos com saúde dos professores neste ano chegarão a 4,85 trilhões de pesos, um aumento anual de 35,3%.
Em outras palavras, entre 2023 e 2025, os custos do sistema de saúde dos professores teriam dobrado com a implementação do novo modelo promovido pelo Governo e pela Fecode.
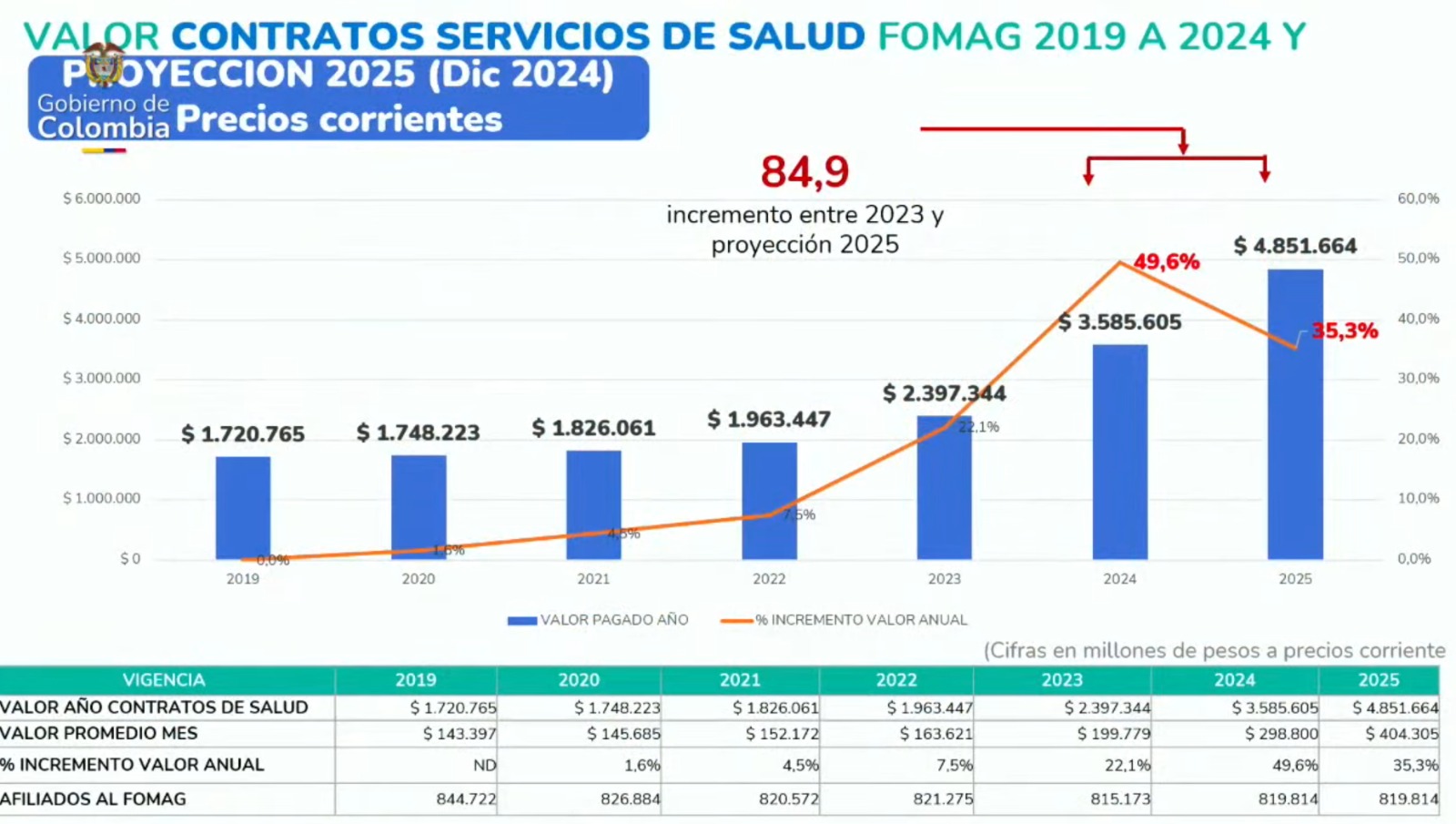
Aumento dos custos de saúde da Fomag. Foto: Presidência da República
Essa perspectiva financeira levou o presidente Petro a questionar o presidente da Fomag sobre os motivos desses aumentos, principalmente diante da queda no número de beneficiários da Fomag: “ Se o número de beneficiários diminuiu (de 844 mil em 2019 para 819 mil em 2025), por que os custos aumentaram tão substancialmente?”
Pelo menos da perspectiva do presidente, o problema está no fato de que a Fomag e, em particular, a Fiduprevisora (uma tutela conjunta com a participação do Ministério da Fazenda, que é legalmente responsável por administrar o fundo dos professores) não estão implementando o novo modelo corretamente.
"Vejo um desastre financeiro . Não há um plano tarifário. Eles criam um com base em interesses privados. Não é utilizado e cobram por evento, de acordo com os contratos. Estão drenando os recursos da Fomag", disse ele.
Apesar disso, é importante destacar que existe uma tabela de preços, que foi criada com a orientação do Ministério da Saúde e entrou em vigor em 1º de agosto deste ano.
No entanto, segundo especialistas, essa tabela de honorários é mal elaborada e tem levado muitos IPSs a preferirem não aceitar pacientes do Fomag, visto que o pagamento que recebem por evento é muito inferior ao recebido, por exemplo, por pacientes do sistema geral de saúde. Isso apesar de o valor do Plano de Saúde Individualizado (UPC) que o governo cobra de cada membro do Fomag ser 46,36% superior ao do UPC do sistema de saúde para o restante da população colombiana.

Aldo Cadena, vice-presidente do Fundo Nacional de Benefícios Sociais para Professores (FOMAG). Foto: Ovidio Gonzalez / Presidência da Colômbia
Por sua vez, em seu discurso, Aldo Cadena se defendeu dizendo que o próprio desenho do novo modelo de saúde docente está elevando os custos: "A implementação do modelo, a livre escolha, etc., levou a um aumento significativo dos custos", reconheceu.
E acrescentou: "Isso, somado ao fato de que os senhores ali agiram de má-fé, desviando dinheiro, com taxas altíssimas, e contratos fraudados (...) o que gerou um desequilíbrio econômico, que é o que agora estou tentando corrigir."
O problema é que esse desequilíbrio econômico foi resolvido por meio da tabela tarifária mencionada anteriormente, que estabelece quanto cada centro de saúde deve receber por cada procedimento médico, consulta, exame ou tratamento que uma pessoa recebe.
A Cadena afirma que muitos hospitais e centros de saúde já aceitaram essas novas condições. No entanto, um grande número deles ainda resiste à oferta, acreditando que as taxas não são apenas desfavoráveis, mas também claramente desatualizadas. Em última análise, isso afeta os 819.000 membros que atualmente não têm uma rede de centros de atendimento suficientemente robusta para garantir seu atendimento.
E o EL TIEMPO pôde apurar que em alguns casos a tabela de honorários propõe o pagamento de até metade do que se paga no regime regular, como é o caso das consultas de clínica geral, onde em alguns casos o valor pago é de apenas US$ 18.000, enquanto para um cidadão de fora da Fomag o valor é de US$ 39.000.
Déficit financeiro na Fomag O sistema de saúde dos professores colombianos atravessa um período crítico. É o que revela o segundo boletim de monitoramento do Fundo Nacional de Benefícios Sociais dos Professores (FOMAG), apresentado pelo think tank Así Vamos en Salud (Assim Vamos em Saúde) , que alerta para um déficit financeiro estrutural, problemas de transparência e uma crescente carga de doenças crônicas e oncológicas entre a população filiada.
O relatório indica que, em junho de 2025, a Fomag contava com mais de 826.000 membros: 488.770 contribuintes e 337.510 beneficiários. A população é predominantemente feminina (60%) e está na faixa etária de 45 a 65 anos, refletindo um grupo demográfico em envelhecimento com elevadas necessidades de cuidados.
Essa composição impõe uma dupla carga ao sistema: crianças e adolescentes entre os beneficiários, que necessitam de serviços de saúde pediátrica e escolar, e idosos com necessidades crescentes de doenças crônicas e de alta complexidade.
Cinquenta por cento das afiliadas estão concentradas em sete departamentos — Bogotá, Antioquia, Valle del Cauca, Santander, Córdoba, Atlântico e Bolívar — o que representa desafios em termos de planejamento e capacidade instalada na rede de prestadores de serviços.
Um dos problemas mais críticos é o desequilíbrio estrutural entre receita e despesa. Entre 2019 e 2025, a receita com saúde aumentou de US$ 1,49 trilhão para US$ 2,91 trilhões, enquanto as despesas aumentaram para US$ 3,47 trilhões.
Em 2024, o salto foi histórico: os gastos subiram para US$ 4,8 trilhões, em comparação com receitas de apenas US$ 2,6 trilhões, resultando em um déficit recorde de US$ 2,1 trilhões (184%). A maior parte desses gastos concentrou-se em contratos de serviços médicos (60%) e decisões e acordos judiciais (30%).
Até 2025, a verba inicial projeta um déficit de US$ 568 bilhões. No entanto, especialistas alertam que essa estimativa é otimista, pois o orçamento não incorpora ajustes pela inflação nem o aumento real dos custos médicos.
Além disso, persistem inconsistências nas informações financeiras: catálogos orçamentários, registros oficiais e demonstrações financeiras nem sempre coincidem, limitando a rastreabilidade e a responsabilização.
Atualmente, a Fomag conta com 2.561 IPS (Serviços de Saúde Institucionalizados) e 6.032 unidades em todo o país, mas com uma concentração geográfica acentuada: 80% estão localizados em apenas 17 departamentos. Além disso, 76% dos prestadores são privados e apenas 23% são públicos.
O relatório alerta para falhas de transparência: foram identificados 13 locais não cadastrados no REPS, o que coloca em dúvida a confiabilidade da rede contratada.
A análise de Petições, Reclamações, Reclamações e Sugestões (PQRS) mostra uma queda significativa em 2025: 19.440 denúncias até junho, o equivalente a 235,2 reclamações por 10 mil associados, abaixo da média nacional.
No entanto, o Así Vamos en Salud alerta que a diminuição pode ser devido a melhorias no atendimento, bem como a possíveis subnotificações ou barreiras ao acesso a mecanismos de participação.
Oitenta por cento das reclamações se concentram em sete questões: negação ou atraso na entrega de medicamentos e tecnologias, atrasos em consultas médicas, falta de oportunidade para consultas especializadas e barreiras no acesso a tratamentos de alto custo, como quimioterapia, radioterapia e hemodiálise.
MATEO CHACÓN ORDUZ | Editor-adjunto de Educação - Vida Atual
eltiempo




